カラダネ(わかさ出版)
医師や専門家とあなたをつなぐ、
健康・食・くらしのセルフケアが見つかる情報サイト

眼科医が解説する【緑内障のすべて】視野が狭くなるなど症状とその原因、治療法まで
富所敦男
緑内障という目の病気をご存知でしょうか。緑内障を患う人は年々増えているそうです。では、緑内障がどんな病気かというと、知らないと答える人も多いと思います。
なんと日本人の失明原因、第1位の病気にもかかわらず、緑内障のことを熟知している人は非常に少ないのが実情です。ちょっと怖いと思いませんか?
緑内障は自覚症状がないままに進行し、気づいたときにはすでに失明寸前だった人もいるといいます。
健康診断で緑内障の疑いがあるといわれた人(おそらく、視神経乳頭陥凹拡大〈ししんけいにゅうとうかんおうかくだい〉と指摘された人が多いかもしれませんが)、最近、見え方に違和感を覚える方、家族に緑内障患者がいる人などは要注意です。
緑内障ってなに?眼圧とは?どんな症状?どんな種類がある?治療法は?
特に多い疑問を緑内障専門医として知られる富所敦男先生に聞いてきました。
記事を読んで緑内障を理解すると同時に、疑いがある人は専門医の診断・治療を忘れずに受けましょう。
緑内障とは?症状とは?→眼圧が上がり視野の欠けが進む
緑内障という病名の由来をご存じですか?
一説では、古代ギリシャの医師であったヒポクラテスが、緑内障について「目が青くなって、やがて失明状態になる病気」という意味の文章を記したことから、日本では「あおそこひ」と呼ばれるようになり、現代になって緑内障と呼ばれるようになったそうです。
実際、日本人の場合は目が青くなることはありませんが、放置すると失明を招くことがあるのはヒポクラテスが生きていた紀元前から2000年以上たった今も変わりません。
緑内障が問題なのは、物や文字がハッキリ見えていて特に目に不調を感じていない人にも、進行しているケースが少なくないこと。
近年の調査(岐阜県多治見市で3000人以上を対象に行った調査。専門的には多治見スタディと呼ばれる)では、40歳以上の20人に1人が緑内障を発症していると考えられます。また、潜在的な患者数は500万人に上ると推測されています。
ところが眼科で治療を受けている人は、そのうちの1割程度に過ぎず、残りの9割は緑内障に気づかないまま放置していると考えられています。
緑内障にかかっていても気づかない人がなんと9割!
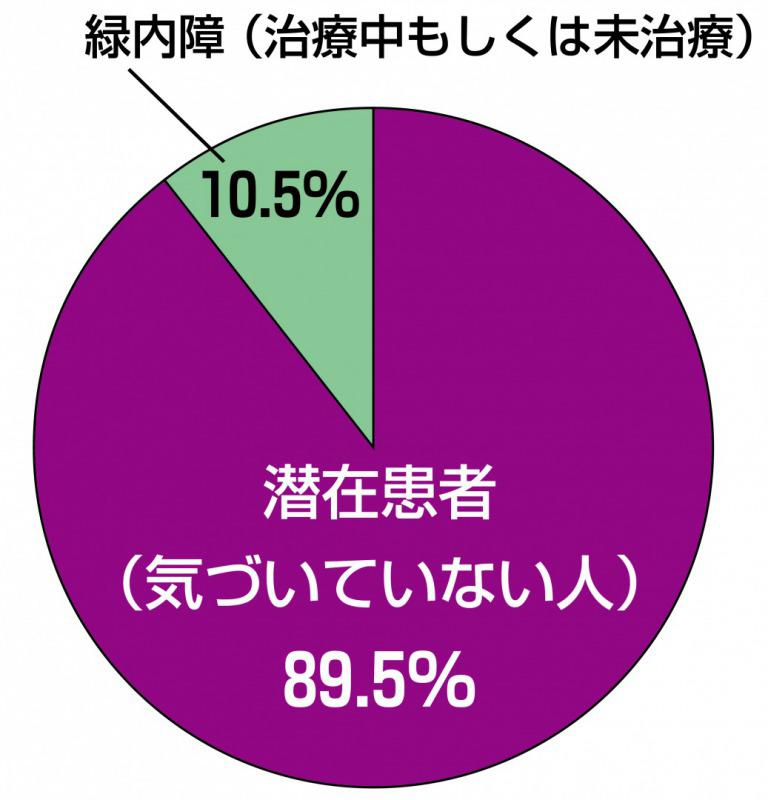
日本緑内障学会が40歳以上の約3000人を対象に行った疫学調査(多治見スタディ)によると、緑内障にもかかわらず、自分が緑内障と気づいていない人の割合が89.5%にも及んでいた。
緑内障は、なんらかの原因で眼圧(眼球内の圧力。つまり目の硬さ)が高くなったことなどにより、眼球の奥にある視神経が障害される病気です。この点については、後述します。
視神経がダメージを受けると、視野の一部に見えない部分(暗点)ができたり、視野が欠けて狭くなったりして(狭窄)、徐々に見えない範囲が広がっていきます。
通常、視野の欠けは鼻側の周辺部から始まり、しだいに視野の中心部へと広がっていきます。
ところが、緑内障の初期から中期にかけては視野に欠けがあってもほとんどの人が気づきません。この主な理由は、一方の目に視野の欠けがあっても、もう一方の目がその欠けた視野を補っているため。
視野の欠けは鼻側から(右目の例)

視野の欠けは鼻側の周辺部から始まり、次第に視野の中心部へと広がっていく(上の画像では、左→真ん中→右の順に進む)。緑内障の初期から中期にかけては、視野の欠けがあっても気づかない場合が多い。
そのまま視野の狭窄を放置すると失明の恐れもあり、実際に日本では毎年2000人以上が緑内障で失明し、中途失明原因の1位になっているのです。
眼圧が高くなる原因は、目の中に房水がたまるため
ところで、なぜ眼圧は高くなるのでしょう。
これは、目の中を循環していて栄養を運ぶ役割のある無色透明の液体「房水(ぼうすい)」がうまく排出されずに眼球内にたまって、眼球が内側から押される(圧迫される)のが原因。
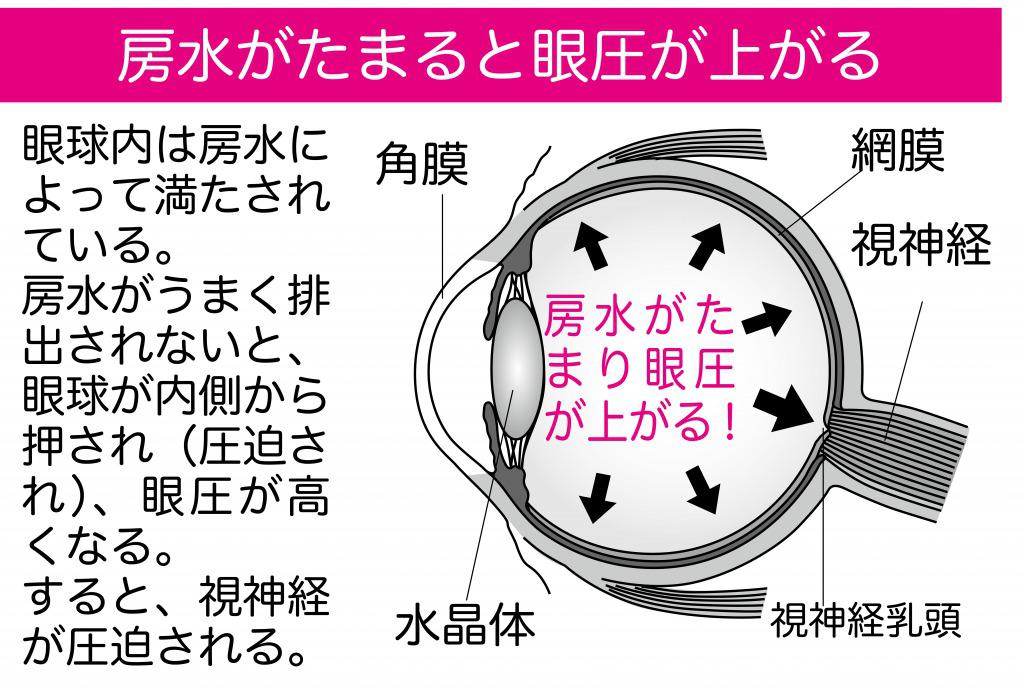
通常、房水は目の中の隅角(角膜と虹彩の間にある)という部位にある「シュレム管」から排出されます。ところが、その房水の出口の流れが何らかの原因で悪くなって房水がスムーズに排出されなくなると、眼球内にたまって眼圧が上がってしまうのです。
眼圧が上がると、目で見た情報を脳へと送る「視神経」も圧迫されます。
その結果、視神経が損傷してしまい、目で見た情報が脳へと送られなくなって緑内障が進行するのです。
緑内障には急性と慢性がある。日本人は正常眼圧で視神経が障害される人が多い
緑内障には、急に発症する急性緑内障(閉塞隅角緑内障)と、ゆっくり進行する慢性緑内障(解放隅角緑内障)があります。
急性緑内障は、房水を排出する隅角が急に閉じてしまうのが原因。眼圧が急上昇するため、激しい目の痛みに加え頭痛、吐きけなどに襲われます。
とはいえ、脳梗塞や脳出血、片頭痛との判別が一般の人には難しいので、とにかく救急で受診してください。
急性緑内障は、失明の危険も大きいため対応を急ぐことが不可欠です。
自分は急性緑内障が起こりやすいかどうかを知っておくことも大切。特に遠視の人、近親に急性緑内障の患者がいる人は起こりやすいとされています。
一方の慢性緑内障は、長い年月をかけて神経や視野の障害が拡大してきます。
初期には自覚症状がほとんどなく、視力も良好の場合が多く放置しがちです。
しかし、気づいたときには視野の一部が見えにくくなって発見されることも珍しくありません。
慢性緑内障の中で、眼圧が正常範囲(10~21ミリ)でも視神経が障害されて視野の欠けてくる緑内障を正常眼圧緑内障といいます。
実は、日本人の緑内障の大半は正常眼圧緑内障なのです。正常眼圧緑内障も初期のうちは目立った自覚症状がありません。
なぜ、正常眼圧でも視神経に障害が起こるのかははっきりわかっていません。
しかしながら、眼圧は人によって異なるため、正常範囲と考えられていた眼圧が全ての人にとって正常とはいえない可能性があります。
正常眼圧緑内障は、眼圧が基準値内であることから検査でも見落とされやすく、視野の欠けが進んだ中期以降になって発見されることがよくあります。
正常眼圧緑内障の原因として、視神経がもともと圧力に弱い、視神経の血流が不足していることなどが考えられるほか加齢、強度近視、低血圧などで起こりやすいといわれています。
40歳を過ぎて、なんらかの目の不調が続いている人は、早めに眼科で検査を受けましょう。
緑内障の治し方は眼圧を下げるのが基本。点眼薬から手術まで
緑内障の人は、「眼圧を下げる治療」が何より肝心です。
日本人に多い正常眼圧型においても、眼圧を下げることが基本の治療です。それによって、進行が抑えられると確認されているのです。
しかも、点眼薬による治療が基本のため、患者さんへの治療の負担はそれほど大きくないといえるでしょう。
現在では、眼圧を下げる働きのある点眼薬は複数あって、その人の症状によって医師が処方してくれますので安心してください。
緑内障は失明を招くこともある病気ですが、治療を継続すれば最悪の事態を回避することは十分にできるので悲観することはありません。
点眼薬が効かない人でも、房水の排出を促すレーザー治療や手術療法などもありますので、眼科医に相談してみてください。
最後に申し上げますが、緑内障は眼科への通院と治療を継続することが何より肝心です。そのことを決して忘れないでください。
記事にあるセルフケア情報は安全性に配慮していますが、万が一体調が悪化する場合はすぐに中止して医師にご相談ください。また、効果効能を保証するものではありません。
写真/© Fotolia ©カラダネ





この記事が気に入ったらいいね!しよう