カラダネ(わかさ出版)
医師や専門家とあなたをつなぐ、
健康・食・くらしのセルフケアが見つかる情報サイト

慢性腎臓病(CKD)の予防・治療法が進行度別にわかる|食事・運動法から最新透析法まで
慢性腎臓病(CKD)を予防・改善するためには、早期発見・早期対策が何より肝心です。
この記事では、慢性腎臓病の診断を受けるまでの流れ、慢性腎臓病の進行度に応じた対策(治療法・運動療法・食事療法)をわかりやすくまとめました。ここでしか見ることのできない、貴重なセルフケア情報が満載です。
最初に申し上げますが、腎臓に不安を抱えている方は腎臓内科などで専門医の治療を受けてください。そのうえで、記事にある「自分でもできること」を実践してみませんか?
慢性腎臓病の診断を受けるまでの流れ
慢性腎臓病(CKD)の診断はどのように行われるのかについて、東京慈恵会医科大学教授の川村哲也先生にお聞きしました。
「慢性腎臓病の診断は、次の2つの条件のいずれか、または両方が3カ月以上続いた場合に行われます。
条件1|尿検査、画像検査の異常(特に尿たんぱく、または尿アルブミンが重要)
条件2| 糸球体ろ過量(GFR)が60未満
尿たんぱくは、尿中に現れるたんぱく質のこと。血液中のたんぱく質は本来なら尿に出ませんが、腎臓のろ過機能に異常が起こると尿にもれ出ます。尿たんぱくは、尿に試験紙を浸したり(定性検査)、蓄尿でたんぱく量を測定したり(定量検査)して調べます。定性検査では尿たんぱくの濃度で「-」「±」「1+」「2+」「3+」の5段階、定量検査では「グラム/日」などで示されます。
尿アルブミンは、尿中に現れるたんぱく質の一種「アルブミン」のことです。アルブミンはたんぱく質の中でも分子量が小さいため、腎臓の初期の異常でも尿中にもれ出やすいという特徴があります。尿アルブミンは、特に糖尿病の合併症として起こる腎症の早期発見に重宝されます。
GFRは、腎臓のろ過機能を担う糸球体が1分間にどれくらいの血液をろ過し、尿を作れるかを表した数値です。単位は「ミリリットル/分/1.73平方メートル」で表され、健康な人で100前後を示します。
GFRを正確に測るには、点滴や蓄尿を行う検査が必要となります。ただ、こうした検査には時間や手間がかかるため、一般には血液検査で測定できる「血清クレアチニン」の値と年齢・性別をもとに計算式を使って導いた数値(eGFR)が用いられます。
なお、血液中のクレアチニンの濃度を示す血清クレアチニンも、腎機能を測る一般的な検査値です。クレアチニンは筋肉が代謝される過程でできる老廃物の一種で、通常は尿から排泄されます。しかし、腎機能が衰えると尿からうまく排泄できなくなり、血液中の濃度が上がります」(川村先生)
慢性腎臓病の進行度には6段階ある
「慢性腎臓病の進行度は、GFRの数値によって6つのステージ(GFR区分。頭文字のGと数字で表す。G1→G2→G3a→G3b→G4→G5)に分けられます。また、尿たんぱく・尿アルブミンの程度と、GFRの数値の組み合わせにより、心臓病や脳卒中など脳・心血管疾患による死亡や末期腎不全のリスクも示されます。
慢性腎臓病のステージ分類
 心血管疾患による死亡や末期腎不全のリスクは、尿たんぱく・尿アルブミンの程度(横軸)とGFRの数値(縦軸)の組み合わせで示され、■→■→■→■の順でリスクが高くなります。
心血管疾患による死亡や末期腎不全のリスクは、尿たんぱく・尿アルブミンの程度(横軸)とGFRの数値(縦軸)の組み合わせで示され、■→■→■→■の順でリスクが高くなります。
慢性腎臓病のステージ分類は、慢性腎臓病という腎臓病の総称が考え出された背景にも大きく関係しています。
従来、腎臓病はその原因や症状に応じてさまざまな病名があり、専門医以外には診断が難しいという側面がありました。それ以外にも、例えば糖尿病腎症や高血圧性の腎硬化症など、同じ腎臓病であるにもかかわらず、治療を行う医師の専門分野が異なるケースもあり、早期発見・早期治療が遅れがちになるという問題も指摘されていたのです。
先進国を中心に世界中で末期腎不全や人工透析の患者数が増加する背景も重なり、さまざまな腎臓病を、その原因(原疾患)ではなく腎機能(GFR)というものさしで測り、尿たんぱく・尿アルブミンの程度も加味し、重症度を分類する慢性腎臓病の考え方が米国で提唱されたのです。
こうして腎臓病の重症度を示す共通の指標を作ることで早期発見・早期治療を促し、末期腎不全や心血管疾患の予防をめざす効果的な治療を行えるようにしたわけです」(川村先生)
慢性腎臓病の進行度別【食事・治療・運動】のやり方
慢性腎臓病の治療は、ステージによって変わります。引き続き、川村先生にお聞きしました。
「ステージG1〜G4では食事療法と薬物療法が基本で、ステージG5では、加えて人工透析や腎移植が検討されます。それぞれの方法は、以下のとおりです」
食事療法
腎臓は日々、体内でできた老廃物や余分な塩分を処理しています。食事療法はその処理量を減らし、腎臓への負担を和らげることを目的としています。
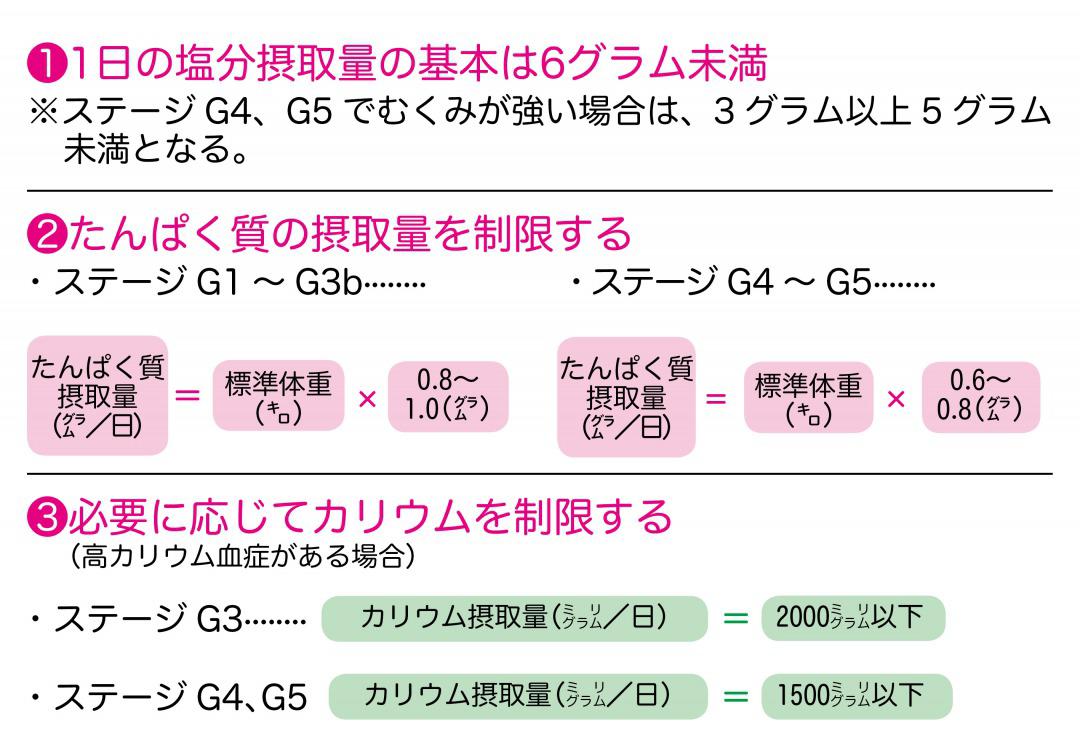
腎機能が衰えるとナトリウムの排泄が順調に行われなくなり、腎臓を傷める高血圧を招くため、摂取塩分量を抑えることが大切になります。摂取塩分量の基本は1日6グラム未満。ステージG4、G5でむくみが強い場合は5グラム未満となります。
肉や魚、豆類などに含まれるたんぱく質は、体内で「尿素窒素」という老廃物を増やすもととなります。たんぱく質の1日の摂取量は、ステージ別で標準体重をもとに計算します。また、ステージG3以上で、不整脈の原因となる高カリウム血症の危険がある場合、野菜や果物に多いカリウムの摂取制限も行います。
慢性腎臓病を進行させる危険因子である肥満(メタボ)の予防・改善も欠かせません。いずれのステージにおいても摂取エネルギー量の調整が必要です。
慢性腎臓病で行う主な食事療法
薬物療法
薬物療法ではもともとの病気(原疾患)や病状に応じて、降圧薬や利尿薬、抗血小板薬などが用いられます。
慢性腎臓病に陥ると血圧が上がり、高血圧になると腎機能が衰えやすくなります。食事療法や運動で血圧がコントロールできない場合、降圧薬や利尿薬で、2~3カ月かけてゆっくりと血圧を下げます。
利尿薬は尿の出が悪いときや、むくみがあるときにも用いられます。抗血小板薬は、尿たんぱくを減らしたり腎臓内の血流を促したりするために処方されます。
なお、原疾患に糖尿病性腎症がある場合は経口糖尿病治療薬やインスリン注射など、慢性糸球体腎炎がある場合は副腎皮質ホルモン薬などが、それぞれ使用されます。また、腎機能の低下で起こる貧血や高尿酸血症、高カリウム血症、低カルシウム血症などの治療薬が必要になるケースもあります。
運動療法
肥満や高血圧、高血糖を改善するために、適度な運動もすすめられます。例えば、ステージG2以下では速歩や水泳、ステージG3以上では腎臓への負担が軽いストレッチや散歩などがおすすめです。
医大式腎臓トレー二ングで進行度別に最適な運動を
慢性腎臓病=運動を行うべきではない、と考える人も多いはずです。順天堂大学名誉教授の富野康日己先生は次のように話します。
「これまでは腎臓に障害がある人は、できるだけ安静にして運動を控えたほうがいいとされてきました。
筋肉を激しく動かすと、老廃物のクレアチニンや尿素などが大量に発生し、これらをろ過して尿を作る腎臓に負担をかけるからです。さらに汗を大量にかくと、体内の水分調整を担う腎臓の仕事が増えるだけでなく、血液も筋肉に流れ込んで腎臓の血流が減ってしまいます。
つまり、運動の内容とやり方しだいでは、腎臓を酷使して慢性腎臓病を悪化させる恐れがあるのです。しかし最近では、慢性腎臓病のステージや症状に合わせて適切な運動療法を定期的に行うことが、腎機能の改善や維持、透析予防になることがわかってきました。東京慈恵会医科大学の研究グループにより、運動療法の有効性を確認できています」(富野先生)
運動療法は慢性腎臓病の治療の一つとして取り入れられつつありますが、オーバーワークはかえって腎臓に負担をかけて、症状を悪化させる恐れがあります。
運動療法を始めるときは主治医に必ず相談して、高血圧や糖尿病などの合併症の症状も考慮したうえで運動の種類と時間を決める必要があるようです。実際に取り組む場合は、以下の点に注意が必要になります。
●ステージや合併症を考慮し、無理のない範囲で行う
●体調が悪いときは休む
●こまめに水分を補給する
●有酸素運動を中心にして、適度に筋トレも行う
●焦らず気長に続ける
富野先生がすすめるステージ(進行度)別におすすめの有酸素運動や筋トレを紹介しましょう。
ウォーキング(ステージG1〜G3の人向け)
慢性腎臓病のステージがG1〜G3の人には、気軽に始められるウォーキングがおすすめです。ウォーキングは、全身の筋肉の約7割が集まる下半身を無理なく動かせます。すると、足腰の筋肉のポンプ作用によって体のすみずみに血流が促され、腎臓にも新鮮な酸素や栄養が行きわたりやすくなるのです。
また、慢性腎臓病の人には高血圧や糖尿病を合併しているケースが多くみられます。これまでに国内外で行われた試験を見ても、ウォーキングには降圧作用や血糖降下作用などが確認されており、合併症の対策としてもとてもおすすめです。
ウォーキングは、患者さんの体調や慢性腎臓病のステージに合わせて、速さ・時間・頻度などを調整できるのも利点です。もちろん、ウォーキングを始めるに当たって、まずは主治医に相談してください。
特に問題がない場合は、ゆっくりと小休止を入れながら歩くブラブラ歩きから始めて、体がウォーキングに慣れてきたら、一定のゆっくりした速さで歩きつづけるふつう歩き、といったように、歩く速さや一回に歩く距離を少しずつ増やしていきます。
 比較的軽度のステージG1やG2の人がウォーキングに慣れてきたら、1回当たり30分程度の速足歩きを行ってみてはいかがでしょうか。
比較的軽度のステージG1やG2の人がウォーキングに慣れてきたら、1回当たり30分程度の速足歩きを行ってみてはいかがでしょうか。
速足歩きは歩幅をやや大きく取り、ふだん歩くスピードより少し速めに歩きます。背すじを伸ばして腕を振り、かかとから着地して爪先で蹴り出すのがポイントです。少し汗をかき、疲れのたまらない程度の速さと時間を目安にしてください。
ただし、ウォーキングも速足歩きも、一度に30分以上続ける必要はありません。通勤や買い物などの外出時も含めて、1日に合計30分ほど歩くようにすれば運動量は足りるので、無理なく続けられるでしょう。
さらに、汗をかくと体の水分が失われるため、ウォーキング中もペットボトルなどを持参して、こまめに水分を補給してください。
片足立ち・ゆるスクワット(ステージG1・G2の人向け)
慢性腎臓病のステージがG3以上になると、食事療法でたんぱく質(筋肉の主成分)の摂取が制限されるほか、腎臓の負担を減らすために筋肉を酷使する運動もさけなければいけません。その結果、筋肉の減少によってロコモティブシンドローム(運動器症候群)を引き起こしたり、骨密度の低下から骨折しやすくなったりするのです。
腎臓はカルシウムを体内に吸収させるのに必要な活性型ビタミンDを作っています。ところが、腎機能が低下すると活性型ビタミンDの産生量が減り、カルシウムが吸収されにくくなることから、骨密度が低下してしまうのです。
事実、慢性腎臓病の人は健康な人に比べて、4倍以上も大腿骨(太ももの骨)を骨折しやすいという調査結果が報告されています。そのため、慢性腎臓病が軽度の段階から適度な筋トレを行い、筋力の維持と転倒骨折の予防に努める必要があるのです。
しかし、バーベルやダンベルなどのウエイトトレーニングは、筋肉を酷使して腎臓に負担をかけるだけでなく、呼吸を止めて行うので血圧が急上昇しやすく、慢性腎臓病の人にはすすめられません。
そこで、ゆっくりと呼吸しながら血圧を安定させ、その状態で足腰に適度な負荷をかけて筋肉に抵抗(レジスタンス)させる運動がロコモや骨折の予防に有効です。
有酸素運動と筋トレを組み合わせた「レジスタンス運動」は、筋肉量を増加させるとともに、インスリン(血糖の調節をするホルモン)の働きをよくする作用があります。
欧州糖尿病学会の学会誌でも発表され、900人以上の糖尿病患者を対象にした試験では、有酸素のレジスタンス運動によって血糖値・コレステロール値・中性脂肪値などの低下作用が確認されています。
具体的に慢性腎臓病のステージがG1やG2の人には、片手で体を支えて行う「片足立ち」、もう一つがひざを深く曲げずに体を軽く沈める「ゆるスクワット」がおすすめです。
片足立ちのやり方
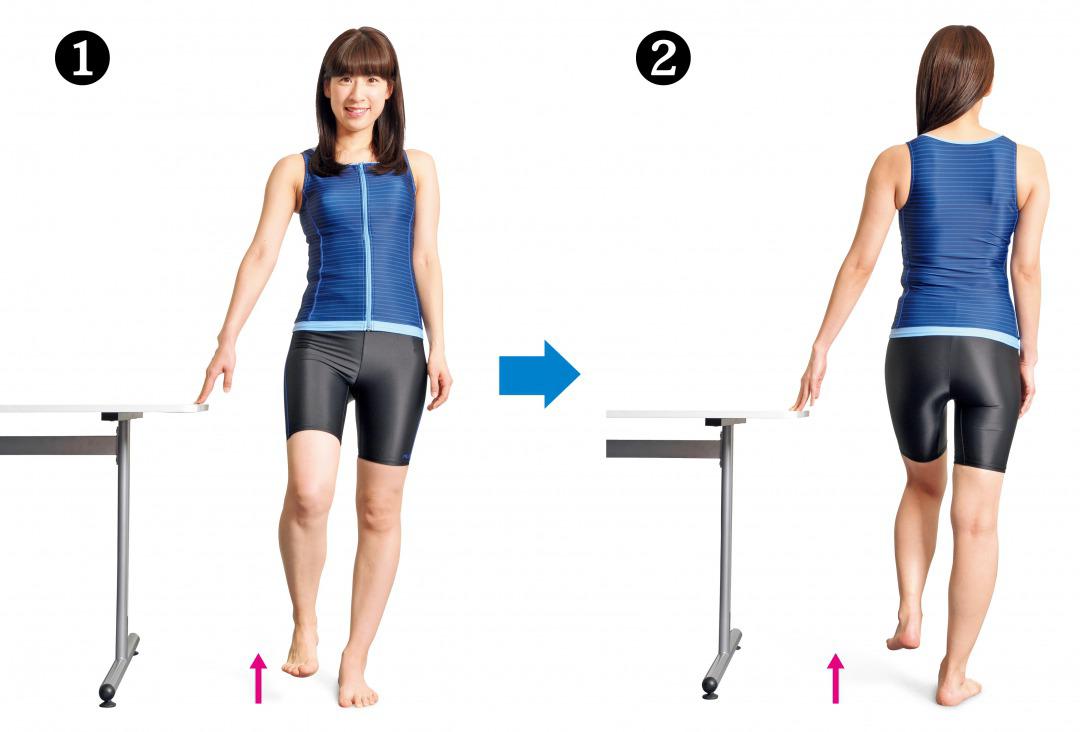 ❶机のわきに立って右手で体を支えます。背すじを伸ばし、正面を向いたまま右足が床につかない程度に軽く上げて、30秒〜1分間保ちます。
❶机のわきに立って右手で体を支えます。背すじを伸ばし、正面を向いたまま右足が床につかない程度に軽く上げて、30秒〜1分間保ちます。
❷机に対して体の向きを逆にします。左手で体を支えたら、左足が床につかない程度に軽く上げて、30秒〜1分間保ちます。これを1日に3回行いましょう。
ゆるスクワットのやり方
 ❶両足を肩幅に開いて立ちます。左右の爪先を30度ほど外側に開いたら、ひざが爪先より前に出ないようにしながらお尻を後ろに引くような感じで体を沈めます(ひざは90度以上曲げないようにしましょう)。
❶両足を肩幅に開いて立ちます。左右の爪先を30度ほど外側に開いたら、ひざが爪先より前に出ないようにしながらお尻を後ろに引くような感じで体を沈めます(ひざは90度以上曲げないようにしましょう)。
❷ひざを伸ばして元の状態に戻したら、❶と同じ要領で再びひざを軽く曲げて体を沈めます。深呼吸をしながらゆっくりしたペースで以上の動作を5回繰り返します。これを1日3回行いましょう。
爪先&かかと上げ・太もも上げ(ステージ3以上の人向け)
慢性腎臓病のステージが中等度のG3以上になると、疲れやだるさ、貧血などの症状が現れやすくなるので、体に無理な負担をかけていないか、前日の疲れは回復しているかなど、体と対話しながら運動療法を続けてください。
ステージがG3以上の場合も有酸素運動ではウォーキングが基本になり、ブラブラ歩きや、ふつう歩きが適しています。
どちらも散歩くらいの速さで、呼吸を整えながらゆっくり歩きますが、疲れがたまりやすい人は、途中で何度か立ち止まったり公園で休憩したりするブラブラ歩きから始めましょう。
私が患者さんに指導するときは、しりとりや俳句を考えたり鼻歌を歌ったりできる程度の速さでのんびり歩くことをすすめています。
筋トレでは、運動強度が低く、室内でイスに座りながら行える一分間腎臓トレーニングをおすすめします。 「爪先・かかと上げ」「太もも上げ」は、有酸素のレジスタンス運動で、ステージG3以上でも比較的らくに取り組めます。
前に紹介した片足立ちやゆるスクワットより運動強度は低いものの、ふくらはぎや太ももの大きな筋肉を使うので足腰の血流が促され、慢性腎臓病の人に多い足のむくみや冷えの予防に最適です。
爪先・かかと上げのやり方
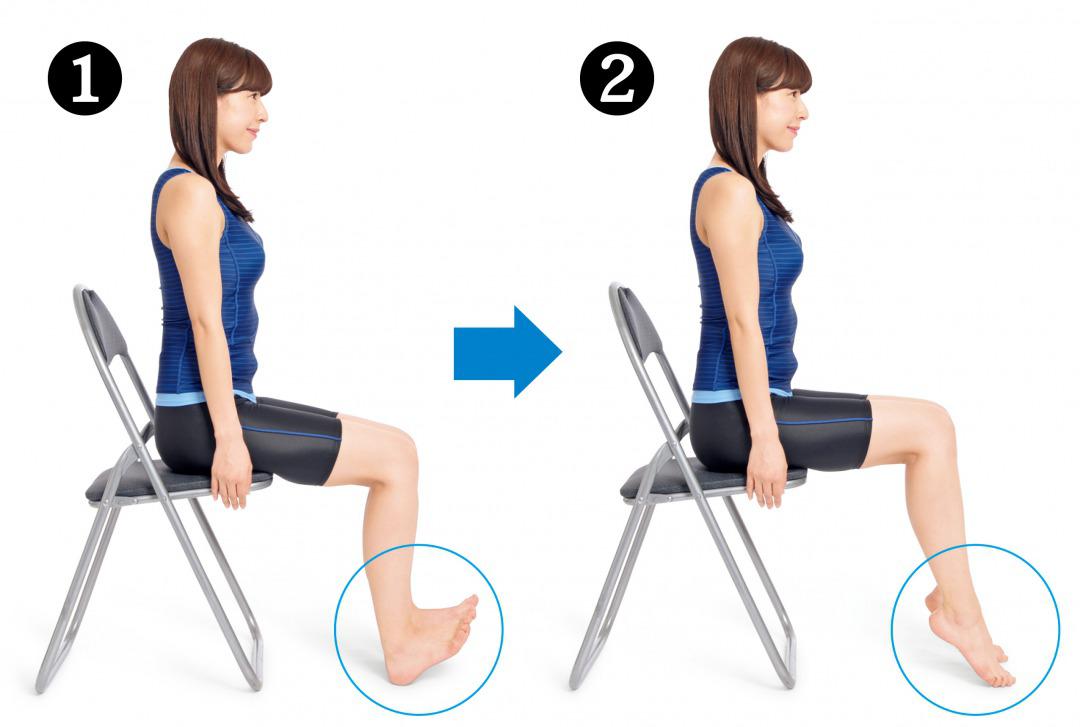 ❶イスに座って背すじを伸ばし、両足を肩幅に開きます。そして両足の爪先を高く上げて、4秒保ってから下ろします。
❶イスに座って背すじを伸ばし、両足を肩幅に開きます。そして両足の爪先を高く上げて、4秒保ってから下ろします。
❷次に両足のかかとを高く上げて、4秒保ってから下ろします。爪先上げとかかと上げをそれぞれ5回ずつくり返します。これを1日1回行いましょう。
太もも上げのやり方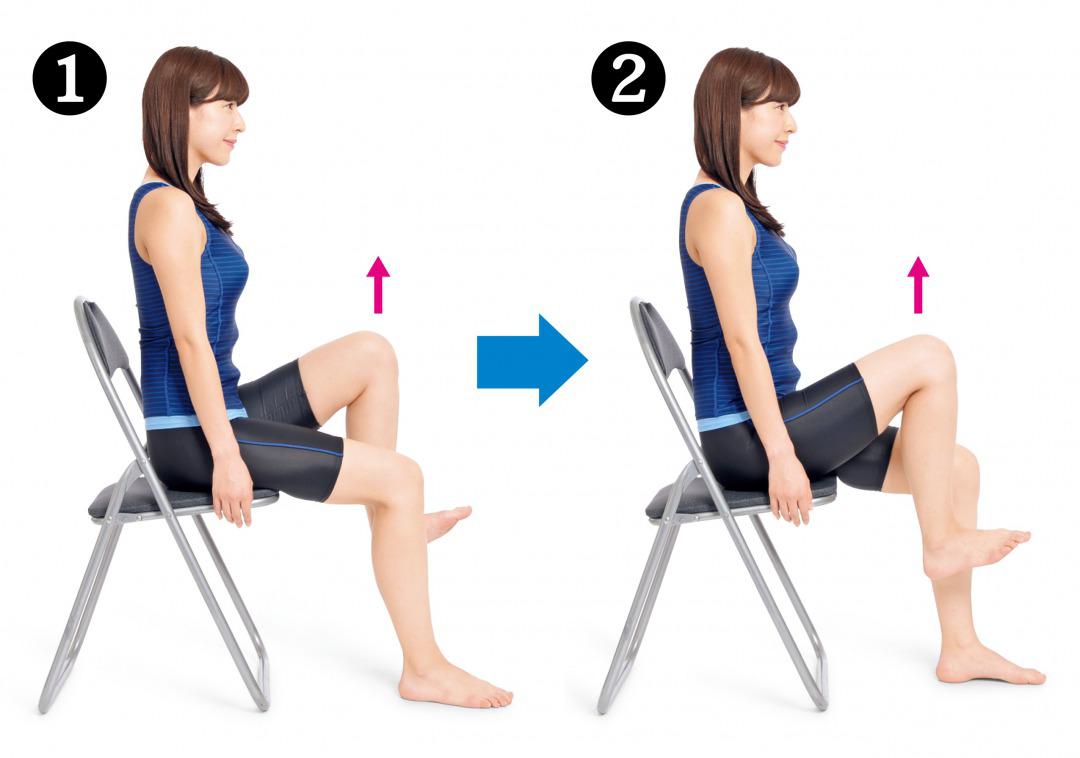 ❶イスに座って背すじを伸ばし、両足を肩幅に開きます。最初に右足の太ももを高く上げて、4秒保ってから下ろします。
❶イスに座って背すじを伸ばし、両足を肩幅に開きます。最初に右足の太ももを高く上げて、4秒保ってから下ろします。
❷次に左足の太ももを高く上げて、4秒保ってから下ろします。右足と左足の太もも上げをそれぞれ5回ずつくり返します。これを1日1回行いましょう。
ふくらはぎマッサージ(ステージ4以上の人向け)
腎臓の機能が著しく低下し、慢性腎臓病のステージが高度低下のG4、さらに末期腎不全のG5になると、体力の低下や運動の制限などによって、ふだんからあまり体を動かさなくなります。
しかし、安静にしてばかりいると全身の血流が滞り、腎機能はより低下しやすくなるので、透析療法を行っている場合でも軽度の運動は続ける必要があります。
例えば、あおむけに寝て両ひざを左右に倒すツイスト運動、あおむけに寝て片足ずつ上げる太もも上げ、寝たまま両足を開閉する太もも開きなど、患者さんの体力やステージに合わせて、主治医に適切な運動の種類や回数を指導してもらいましょう。
また、腰痛やひざ痛、体調不良が続き、ウォーキングやレジスタンス運動ができない場合でも、体の外側から筋肉を刺激するマッサージなら安全に足腰や腎臓の血流を促せます。
特に、大きな筋肉があるふくらはぎや太ももをマッサージすると、筋肉のポンプ作用によって下半身にたまった血液が心臓に向かって押し戻されます。
足腰や心臓にも負担がかからないので、体調不良が続いたり、運動が制限されたりしている人は、次に紹介する1分間マッサージで血流を促し、腎機能の維持に努めましょう。
1分間マッサージは、「ふくらはぎからひざ裏へのマッサージ」と「太ももから足のつけ根へのマッサージ」が基本になります。
どちらも体をリラックスさせて、手に力を入れすぎないように、ゆっくりとふくらはぎや太ももをさすり上げるのがポイントです。
ふくらはぎからひざ裏へのマッサージ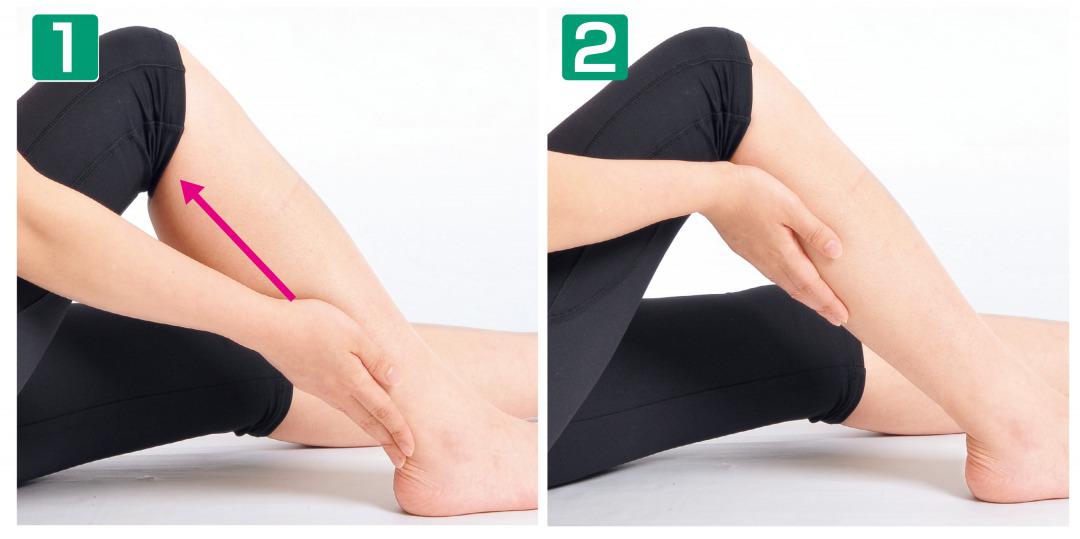 足首の裏に両手を当てます。両手でふくらはぎを包み込むようにしながら、ひざ裏に向かってゆっくりとさすり上げていきます。左右の足でそれぞれ1分間ずつ行いましょう。
足首の裏に両手を当てます。両手でふくらはぎを包み込むようにしながら、ひざ裏に向かってゆっくりとさすり上げていきます。左右の足でそれぞれ1分間ずつ行いましょう。
太ももから足のつけ根へのマッサージ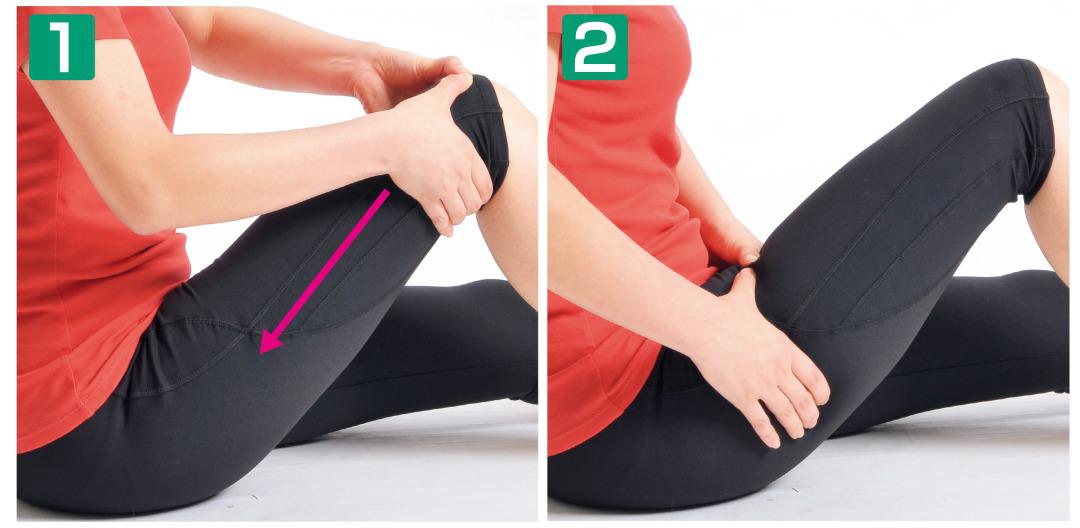 ひざの左右に両手を当てます。両手で太ももを軽く押し込むようにしながら、足のつけ根に向かってゆっくりとさすり上げていきます。左右の足でそれぞれ1分間ずつ行いましょう。
ひざの左右に両手を当てます。両手で太ももを軽く押し込むようにしながら、足のつけ根に向かってゆっくりとさすり上げていきます。左右の足でそれぞれ1分間ずつ行いましょう。
1分間マッサージは1日1回行うのが目安になりますが、足のむくみや冷えが強い場合は、両手の親指と人さし指で足の指を1本ずつ、爪先からつけ根まで軽くさすってください。1分ほど続けていると、しだいに足がポカポカ温まってきます。
新しい透析法やリハビリ法なども登場
新しい透析法や合併症の改善が見込めるリハビリ法などの最新情報を川村先生にお聞きしました。
「末期腎不全まで進行すると、人工透析が検討されます。人工透析には、『血液透析』『腹膜透析』の2種類があります。くわしく知りたい方は、下記をクリックしてください」
記事にあるセルフケア情報は安全性に配慮していますが、万が一体調が悪化する場合はすぐに中止して医師にご相談ください。また、効果効能を保証するものではありません。
写真/© Fotolia ©カラダネ




この記事が気に入ったらいいね!しよう